SERVIÇOS DE RASTREAMENTO DE INFECÇÕES SEXUALMENTE TRANSMISSÍVEIS: DISCUSSÃO DE ACESSO
SEXUALLY TRANSMITTED INFECTION SCREENING SERVICES: ACCESS DISCUSSION
SERVICIOS DE DETECCIÓN DE INFECCIONES DE TRANSMISIÓN SEXUAL: DISCUSIÓN DE ACCESO
Patrícia Matias Pinheiro - Enfermeira da Empresa Brasileira de Serviços Hospitalares – EBSERH, Brazil. Doutoranda pelo Programa de Pós-Graduação em Medicina Tropical, Faculdade de Medicina, Universidade de Brasília (UnB), Brasília (DF), Brazil. ORCID: 0000-0002-0167-4782
Nathália Lima Pedrosa - Enfermeira da Fundação Hemocentro de Brasília. Doutoranda pelo Programa de Pós-Graduação em Medicina Tropical, Facul-dade de Medicina, Universidade de Brasília (UnB), Brasília (DF), Brazil. ORCID: 0000-0002-5945-7297
Objetivo:Descrever e comparar o perfil de usuários de dois serviços de rastreamento de Infecções Sexualmente Transmissíveis. Métodos: Estudo transversal com dados primários colhidos entre 2020 e 2021. Os usuários foram atendidos em um ambulatório de Profilaxia Pré-Exposição e em um Centro de Testagem e Aconselhamento. Teve aprovação ética, CAAE: 07448818.0.1001.5558. Foram realizadas a análise descritiva e regressão logística. Resultados: Participaram do estudo 219 pacientes. Os serviços atendem a populações diferentes quanto aos perfis socioeconômicos e comportamentais. Evidenciou-se que o ambulatório atende pacientes que moram em locais mais centrais, tiveram 5.3 a chance de serem gays e 3.5 vezes a chance de praticar sexo em grupo e 70% a chance de ter ensino superior completo.Conclusão. Os serviços apresentam clientela diferente, portanto eles necessitam ser estrategicamente localizados para conseguir dar acesso às populações vulneráveis, tanto economicamente quanto comportamentais, para conter as taxas dessas doenças em ascensão no país.
DESCRITORES: Infecções sexualmente transmissíveis; Programas de triagem diagnóstica.
ABSTRACT
Objective: To describe and compare the profile of users of two Sexually Transmitted Infections screening services. Methods: Cross-sectional stu-dy with primary data collected between 2020 and 2021. Users were seen at a Pre-Exposure Prophylaxis outpatient clinic and at a Testing and Counseling Center. It had ethical approval, CAAE: 07448818.0.1001.5558. Descriptive analysis and logistic regression were performed. Results: 219 patients participated in the study. The services serve different populations in terms of socioeconomic and behavioral profiles. It was evident that the outpatient clinic serves patients who live in more central locations, had a 5.3 times the chance of being gay and 3.5 times the chance of practicing group sex and 70% the chance of having completed higher education.Conclusion. Services have different clientele, so they need to be strategically located to be able to give access to vulnerable populations, both economically and behaviorally, to contain the rates of these diseases on the rise in the country.
DESCRIPTORS: Sexually transmitted infections; Diagnostic screening programs.
RESUMEN
Objetivo: Describir y comparar el perfil de los usuarios de dos servicios de tamizaje de Infecciones de Transmisión Sexual. Métodos: Estudio transversal con datos primarios recolectados entre 2020 y 2021. Los usuarios fueron atendidos en un ambulatorio de Profilaxis Pre-Exposición y en un Centro de Pruebas y Consejería. Contó con aprobación ética, CAAE: 07448818.0.1001.5558. Se realizó análisis descriptivo y regresión logística. Resultados: 219 pacientes participaron en el estudio. Los servicios atienden a diferentes poblaciones en términos de perfiles socioeconómicos y conductuales. Se evidenció que el ambulatorio atiende a pacientes que viven en localidades más céntricas, tenían 5,3 veces la posibilidad de ser gay y 3,5 veces la posi-bilidad de practicar sexo en grupo y 70% la posibilidad de haber terminado la educación superior.Conclusión. Los servicios tienen una clientela diferente, por lo que es necesario ubicarlos estratégicamente para poder dar acceso a las poblaciones vulnerables, tanto económica como conductualmente, para contener los índices de estas enfermedades al alza en el país.
DESCRIPTORES: Infecciones de transmisión sexual; Programas de cribado diagnóstico.
Há uma estimativa de 374 milhões de novas infecções sexualmente transmissíveis (ISTs) e 2,3 milhões de pessoas morrem anualmente em decorrência desses agravos.1 É um desafio global de saúde pública, principalmente na África e América Latina, as quais carecem de maior atenção e de ações de prevenção à saúde. 2
Esse descontrole não se restringe a países vulneráveis. Aprevalência global de sífilis em homens que fazem sexo com homens (HSH), entre os anos de 2000e 2020, foi de 7,5%, variando de 1,9% na Austrália, 10,0%na Nova Zelândia e 6% na América Latina e no Caribe.3A carga dessas doenças vem acometendo desproporcionalmente algumas populações, tais como HSH e profissionais do sexo. Por exemplo, os HSH, nos Estados Unidos, em 2017, compreendiam 68,2% dos casos de sífilis e 38,5% dos casos de gonorreia. Há uma estimativa de que 13,3 a 25% dessa população esteja infectada com pelo menos uma IST bacteriana. 1,4
Existem programas de triagem de ISTs, destacando-se os Centros de Testagem e Aconselhamento (CTA) e ambulatórios de Profilaxia Pré-Exposição para HIV (PrEP).Os CTA foram criados na década de 80 como umas das estratégias de controle à epidemia de HIV, tendo como objetivo principal ofertar a testagem anti-HIV, sífilis e hepatites de forma confidencial e anônima. 5A PrEP é uma estratégia mais recente também de prevenção ao HIV, com o uso diário de antirretrovirais a fim de reduzir o risco de adquirir a infecção. Em 2019, havia cerca de 626.000 usuários de PrEP em 77 países6, com início no Brasil em 2018. 7Indiretamente, trata-se também de um serviço de triagem para ISTs visto que os usuários desses serviços são testados sistematicamente. Ressalta-se que de acordo com a política brasileira, alguns segmentos populacionais são prioritários para utilizarem a PrEP, são eles: gays, HSH, trans, profissionais do sexo e parcerias soro discordantes para o HIV.7
Dessa forma, considerando os serviços de testagem de ISTs, porém com missões distintas, conhecer o perfil dos usuários, contribui para estruturá-los às necessidades da população atendida, para assim garantirou aumentar a acessibilidade a eles, principalmente às populações mais vulneráveis, proporcionando aumento de testagem, diagnósticos, tratamentos e, desta forma, interrompendo as cadeias de transmissão.
Este estudo teve, então, como objetivo, descrever o perfil de usuários de dois serviços de rastreamento de ISTs do DF e os fatores associados à diferença de perfil, caso exista.
MÉTODOS
É um estudo transversal analítico, utilizando dados primários colhidos entre 2020 e 2021. Os sítios foram um serviço de PrEP, oferecido em um hospital terciário, universitário e um CTA, ambos públicos,localizados na região central do DF.
A população, amostrada por conveniência, consistiu em pacientes atendidos nos serviços supracitados, com idade maior ou igual a 18 anos, residentes no DF, que aceitaram participar do estudo, após assinatura do termo de consentimento livre e esclarecido. Foram excluídas gestantes e pessoas incapazes de responder ao questionário. Os critérios de inclusão no serviço de PrEP seguiram a mesma proposta da política nacional.7 O CTA atende sob livre demanda. A entrevista semi-estruturada e pretextada foi elaborada no REDCAP e conduzida por entrevistadores treinados.
O desfecho foi o tipo de serviço dos usuários e as variáveis independentes foram individuais, sociodemográficas, relacionadas ao estilo de vida e comportamento e condições de saúde. Realizou-se análise descritiva. Utilizou-se o X² (ou Exato de Fisher) para as variáveis categóricas e o teste T de Student (ou teste de Wilcoxon) para as variáveis contínuas para analisar a diferença entre os serviços. Foram calculados a OddsRatio(OR) e intervalos de confiança de 95% (IC 95%).
Utilizou-se regressão logística múltiplapara calcular a OR ajustada (a OR) e controlar confundimento. Foram escolhidas as variáveis cujo valor de p na análise bivariada foi p<0,01. Dessas, foram retiradas as variáveis que faziam parte dos critérios de elegibilidade para as pessoas participarem do ambulatório de PrEP.Também foi construído mapa temático com a distribuição por região administrativa(RA) de residência dos pacientes.
O nível de significância foi de 5%. Os dados faltantes foram excluídos da análise.Foram utilizados os softwares Jamovi, versão 2. 2. 5. e QGIS, versão 3.24.2. O estudo foi aprovado pelo CEP da Faculdade de Medicina da Universidade de Brasília (CAAE: 07448818.0.1001.5558.).
RESULTADOS
No CTA participaram 128 usuários, com média de idade 31,5 anos (dp: 10,48), 44% referiram ser gays e com média de renda de R$ 3.054 reais (dp: R$ 3.245,13). Na PrEP, participaram 91 pessoas, com média de idade de 33,7 anos (dp: 8,1) renda média de R$ 7.048,7 reais (dp: R$ 10.606,66) e 84,6% relataram ser gays.Houve diferença em relação ao sexo, orientação sexual e escolaridadee não houve quanto à faixa etária, à raça/cor, situação conjugal(Tabela 1).
Tabela 1- Perfil dos pacientes usuários de PrEP e do CTA, DF, Brasil, 2021.
|
Variáveis |
PREP (n=91) |
CTA (n=128) |
OR |
IC (95%) |
P value |
||
|
n |
% |
n |
% |
||||
|
|
|
|
|
|
|
||
|
Sexo (n=91; n=128) |
|||||||
|
Feminino |
3 |
3.3 |
17 |
13.0 |
- |
||
|
Masculino |
88 |
96.7 |
114 |
87.0 |
0.2 |
0.0 a 0,8 |
0.02 |
|
Raça/cor (n=90; n=128) |
|||||||
|
Pardo |
33 |
36.7 |
58 |
45.3 |
- |
||
|
Branco |
33 |
36.7 |
31 |
24.2 |
0.5 |
0.2 a 1.0 |
0.06 |
|
Preto |
19 |
21.1 |
33 |
25.8 |
0.9 |
0.4 a 2.0 |
0.97 |
|
Oriental |
3 |
3.3 |
2 |
1.6 |
0.3 |
0.0 a 2.4 |
0.30 |
|
Indígena |
2 |
2.2 |
4 |
3.1 |
1.1 |
0.2 a 6.5 |
0.80
|
|
Escolaridade (n=91; n=126) |
|||||||
|
Até Ensino Fundamental Completo |
3 |
3.3 |
27 |
21.4 |
- |
||
|
Ensino Médio Completo |
23 |
25.3 |
66 |
52.4 |
0.3 |
0.1 a 1.1 |
0.06 |
|
Superior Completo |
65 |
71.4 |
33 |
26.2 |
0.1 |
0.0 a 0.4 |
< .001 |
|
Situação Conjugal (n=91; n=128)* |
|||||||
|
Solteiro |
66 |
72.5 |
109 |
85.2 |
- |
||
|
Casado |
9 |
9.9 |
5 |
3.9 |
0.3 |
0.1 a 1.0 |
0.06 |
|
Divorciado |
6 |
6.6 |
4 |
3.1 |
0.4 |
0.1 a 1.4 |
0.28 |
|
União Estável |
10 |
11.0 |
8 |
6.3 |
0.4 |
0.1 a 1.2 |
0.14 |
|
Viúvo |
0 |
0.0 |
2 |
1.6 |
- |
- |
1.20 |
|
Acesso Internet (n=78; n=128) |
|||||||
|
Sim |
77 |
98.7 |
107 |
90.7 |
- |
||
|
Não |
1 |
1.3 |
12 |
9.3 |
7.9 |
1.0 a 61.9 |
0.05 |
|
Faixa Etária (n=91; n=127) |
|||||||
|
Entre 18 e 29 anos |
30 |
36.6 |
66 |
56.9 |
- |
||
|
Entre 30 e 44 anos |
52 |
63.4 |
46 |
39.7 |
0.4 |
0.2 a 0.7 |
0.00 |
|
Maior que 45 anos |
9 |
9.9 |
15 |
11.8 |
0.7 |
0.3 a 1.9 |
0.56 |
|
Orientação Sexual (n= 90; n=133) |
|||||||
|
Heterossexual |
1 |
1,11 |
33 |
25 |
- |
||
|
Gay* |
77 |
85,6 |
59 |
44 |
0.0 |
0.0 a 0.1 |
<0.01 |
|
Lésbica |
2 |
2,2 |
0 |
0 |
0 |
0 |
0.01 |
|
Bissexual* |
9 |
10 |
26 |
20 |
0.0 |
0.0 a 0.7 |
0.01 |
|
HSH |
1 |
1,1 |
9 |
6,8 |
0.2 |
0.0 a 4.8 |
0.81 |
|
MSM* |
0 |
0 |
1 |
0,8 |
- |
- |
>0.1 |
|
Não sabe |
0 |
0 |
3 |
2,3 |
- |
- |
>0.1 |
|
Outros |
0 |
0 |
2 |
1,5 |
- |
- |
>0.1 |
Fonte: Dados da pesquisa, 2023.
A Figura 1 avaliou a distribuição do local de residência (p<0,01). No CTA eram moradores de RA mais longínquas e na PrEP mais centrais. Embora haja essa diferença, há predomínio de pacientes residentes do Plano Piloto.
Figura 1 - Distribuição por RA de residência dos usuários de dois serviços de triagem de IST, DF, Brasil, 2021.
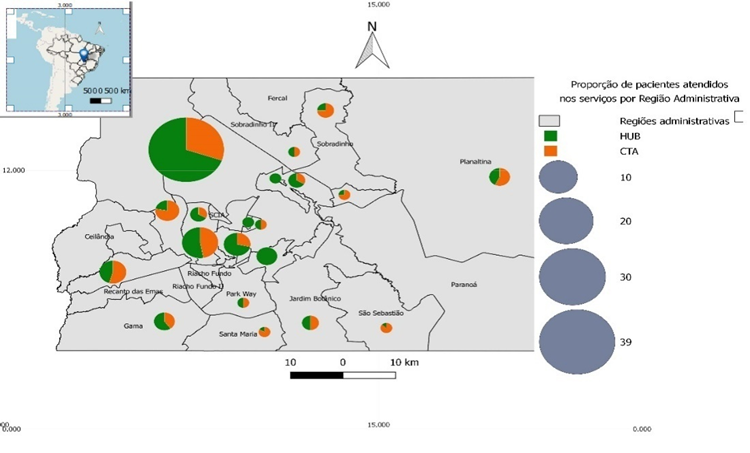
Fonte: Dados da pesquisa, 2023.
Relacionado a estilo de vida e comportamento (Tabela 2), evidenciou-se diferença em ter utilizado PEP, ter tido sintomas,IST ou ter tratadoanteriormente, prática de sexo anal, em grupo ou com parceiros com ISTs.
A média de parcerias sexuais, no último ano, entre os usuários da PrEP foi de 31,4 (dp: 38,9) enquanto no CTA foi de 52,5 parceiros (dp: 190,0). Há comportamentos de risco nas duas populações, pela alta porcentagem de parceiros, prática de sexo com anônimos, sob efeito de álcool e sem preservativos.
Tabela 2- Estilo de vida e comportamento de pacientes de PrEP e do CTA, DF, 2021.
|
Variáveis |
PrEP
(n;) (n=91) |
CTA (n=128) |
OR |
IC (95%) |
p value |
|
||
|
n |
% |
n |
% |
|
||||
|
|
|
|
|
|
|
|
||
|
PEP (n=90; n=128) |
|
|||||||
|
Sim |
31 |
34.4 |
14 |
10.9 |
- |
|
||
|
Não |
59 |
65.6 |
114 |
89.1 |
4.2 |
2.1 a 8.6 |
< .001 |
|
|
Nº de parcerias (n=89; n=127) * |
|
|||||||
|
Nenhum |
4 |
4.5 |
2 |
1.6 |
- |
|
||
|
Menor ou igual a 10 |
36 |
40.4 |
90 |
70.9 |
5.0 |
0.8 a 28.5 |
0.04 |
|
|
Entre 11 e 20 |
16 |
18.0 |
10 |
7.9 |
1.2 |
0.2 a 8.1 |
0.81 |
|
|
Entre 21 e 50 |
16 |
18.0 |
10 |
7.9 |
1.2 |
0.2 a 8.1 |
0.81 |
|
|
Mais que 50 |
17 |
19.1 |
15 |
11.8 |
1.7 |
0.3 a 11.0 |
0.54 |
|
|
Parcerias anônimos (n=77; n=127) |
|
|||||||
|
Sim |
44 |
57.1 |
64 |
50.4 |
- |
|
||
|
Não |
33 |
42.9 |
63 |
49.6 |
1.3 |
0.7 a 2.3 |
0.30 |
|
|
Sexo com uso de álcool (n=89; n=127) |
||||||||
|
Sim |
70 |
78.7 |
85 |
66.9 |
- |
|
||
|
Não |
19 |
21.3 |
42 |
33.1 |
1.8 |
0.9 a 3.4 |
0.06 |
|
|
Sexo com parceria com IST (n=88; n=127) |
||||||||
|
Sim |
25 |
28.4 |
18 |
14.2 |
- |
|
||
|
Não |
63 |
71.6 |
109 |
85.8 |
2.4 |
1.2 a 4.7 |
0.01 |
|
|
Sexo anal (n=87; n=126) |
|
|||||||
|
Sim |
78 |
89.7 |
93 |
73.8 |
- |
|
||
|
Não |
9 |
10.3 |
33 |
26.2 |
3.0 |
1.3 a 6.8 |
<0.05 |
|
|
Tratamento recente para IST (n=89; n=126) |
||||||||
|
Sim |
62 |
69.7 |
49 |
38.9 |
- |
|
||
|
Não |
27 |
30.3 |
77 |
61.1 |
3.6 |
2.0 a 6.4 |
< .001 |
|
|
Motivo para testar (n=88; n=127) |
||||||||
|
Espontaneamente |
52 |
59.1 |
56 |
44.1 |
- |
|
||
|
Por solicitação médica |
26 |
29.5 |
12 |
9.4 |
0.4 |
0.1 a 0.9 |
0.03 |
|
|
Percebeu sintomas |
10 |
11.4 |
59 |
46.5 |
5.4 |
2.5 |
< .001 |
|
|
Realizou teste anterior para IST (n=89; n=127) |
|
|||||||
|
Sim |
85 |
95.5 |
102 |
80.3 |
- |
|
||
|
Não |
4 |
4.5 |
25 |
19.7 |
5.2 |
1.7 a 15.5 |
<0.05 |
|
|
Realizou tratamento anterior para IST(n=89; n=124) |
||||||||
|
Sim |
42 |
47.2 |
28 |
22.6 |
- |
|
||
|
Não |
47 |
52.8 |
96 |
77.4 |
3.0 |
1.7 a 5.5 |
< .001 |
|
|
Teve sintomas nos últimos 60 dias (n=88; n=127) |
|
|||||||
|
Sim |
14 |
15.9 |
65 |
51.2 |
- |
|
||
|
Não |
74 |
84.1 |
62 |
48.8 |
0.1 |
0.0 a 0.3 |
< .001 |
|
|
Consumo de bebida alcoólica (n=91; n=128)* |
||||||||
|
Nunca |
5 |
5.5 |
28 |
21.9 |
- |
|
||
|
Mensalmente |
17 |
18.7 |
28 |
21.9 |
0.3 |
0.0 a 0.9 |
<0.05 |
|
|
2-4 vezes por mês |
36 |
39.6 |
42 |
32.8 |
0.2 |
0.0 a 0.5 |
<0.05 |
|
|
2 a 3 vezes por semana |
32 |
35.2 |
22 |
17.2 |
0.1 |
0.0 a 0.3 |
< .001 |
|
|
4 vezes por semana |
1 |
1.1 |
8 |
6.3 |
1.4 |
0.1 a 14.0 |
0.76 |
|
|
Uso de preservativos (n=89; n=127) |
||||||||
|
Nunca |
6 |
6.7 |
18 |
14.2 |
- |
|
||
|
Raramente |
12 |
13.5 |
12 |
9.4 |
0.3 |
0.0 a 1.1 |
0.07 |
|
|
Às vezes |
26 |
29.2 |
26 |
20.5 |
0.3 |
0.1 a 0.9 |
<0.05 |
|
|
Quase sempre |
31 |
34.8 |
49 |
38.6 |
0.5 |
0.1 a 1.4 |
0.22 |
|
|
Sempre |
14 |
15.7 |
22 |
17.3 |
0.5 |
0.1 a 1.6 |
0.26 |
|
|
Parceiro fixo (n=88; n=128) |
|
|||||||
|
Sim |
40 |
45.5 |
59 |
46.1 |
- |
|
||
|
Não |
48 |
54.5 |
69 |
53.9 |
0,9 |
0,5 a 1.6 |
0,92 |
|
|
Sexo grupal (n=77; n=128) |
|
|||||||
|
Sim |
56 |
72.7 |
57 |
44.5 |
- |
|
||
|
Não |
21 |
27.3 |
71 |
55.5 |
3,3 |
1,8 a 6.1 |
<0,01 |
|
Fonte: Dados da pesquisa, 2023.
*Teste Exato de Fisher
Usuários da PrEP tem 4,2 vezes a chance de ter utilizado PEP, assim como 2,4 fazer sexo com parceiros com alguma IST e 3,3 de ter praticado sexo grupal. Esses comportamentos vão ao encontro do perfil esperado para usuários de PrEP, visto que esses são critérios de inclusão.Na análise multivariada, o usuário da PrEPtem 5.3 a chance de ser gay e 3.5 vezes a chance de praticar sexo em grupo e 70% a chance de ter ensino superior completo.
DISCUSSÃO
Osserviços atendem a populações diferentes, com particularidades nos perfis socioeconômicas e comportamentais. O padrão encontrado nos usuários da PrEP é muito similar ao encontrado em outros estudos realizados com essa população. HSHsão os clientes mais comuns.8No contexto nacional, em 2022,84,3% dos usuários são gays ou HSH, 66% de 25 a 39 anos de idade e 72% com 12 anos ou mais de escolaridade.9
Encontra-se que usuários de PrEP tem comportamento de risco muito elevados10. Estimou-se que a compensação de risco foi relatada por 31,6% dos indivíduos. 11 O uso da PrEP foi associado a um aumento de diagnóstico de IST e sexo sem preservativo.12 Nesse estudo, encontrou-se que essa população tem 5,2 vezes mais chance de ter testado anteriormente. No entanto, essa questão ainda é bastante controversa e vem sendo bastante discutida. Há resultados que não mostraram diferença no uso de preservativos, no número de parceiros sexuaise aumento nas IST.13Há pesquisas que mostramque número de parceiros sexuais, sexo sem preservativo e sexo em troca de dinheiro diminuíram ao longo do tempo e não foram associados à adesão à PrEP.Incidência de clamídia e gonorreia uretral permanecem alta e não há evidência de mudança comportamental relacionada à PrEP.14
Percebeu-se, que o comportamento sexual é de risco nos dois grupos, evidenciado pela prática de sexo com o consumo de álcool; parcerias não fixa e a baixa porcentagem do uso constante de preservativos, ou seja, sugerindo que, pacientes que não utilizam a PrEP também se expõe perigosamente e que talvez, utilizar essa estratégia de fato não seja a principal responsável pelo aumento de ISTs nessa população conforme sugere algumas pesquisas.
A localização geográfica dos serviços interferiu no público que se alcançou. Os usuários da PrEP são de alta escolaridade e renda, que moram nas regiões com alto IDH do Distrito Federal. Verifica-se que a PrEP de base hospitalar, como é deste estudo, é a menos eficaz de todas e pode não satisfazer a população alvo, embora possa ser implantado imediatamente15.O CTA, conseguiu captar pacientes de RA mais vulneráveis e periféricas e de forma mais heterogênea, favorecido por estar geograficamente mais acessível. Devido a indisponibilidade do endereço completo dos indivíduos participantes, não foi possível fazer o trajeto do acesso, uma limitação desse estudo.No entanto, percebe-se que, nenhuma das estruturas de saúde atendeu eficientemente populações mais vulneráveis, tais como: profissionais do sexo e pessoas trans. Além disso, algumas das regiões mais empobrecidas foram pouco representadas na amostra como Fercal e Paranoá.
A acessibilidade deve ser levada em consideração quando da implantação de políticas públicas, em especial, para as populações mais vulneráveis, que historicamente já demostram dificuldades em acessar os serviços de saúde. 16
Há três níveis de barreiras de acesso: individual, comunitário e do próprio sistema de saúde. 17O primeiro está relacionado às questões de estigma internalizado nos pacientes, percepção de ser visto como anormal e baixa autoestima, características principalmente encontradas entre as mulheres trans, baixo nível socioeconômico, que os levam a falta de recursos para transporte e despesas médicas. 17No comunitário, observa-se que os empecilhos são principalmente relacionados à transfobia, levando esses pacientes ao isolamento social. Quanto ao último, fatores como estigmatização e/ou quebra de confidencialidade por parte de alguns profissionais de saúde, horário limitado de funcionamento, desconhecimento dos profissionais de saúde quanto às diversas identidades de gênero, falta de insumos necessários para as medidas de prevençãosão apontados como fatores limitantes para o acesso adequado 17
A limitação ou a desigualdade de acesso e a não realização oportuna de testes diagnósticos são osfatores mais apontadospelas elevadas taxas de detecção de ISTs.18,7,1. O manejo das ISTs deve ser realizado na atenção básica, pois favorece à resposta rápida,sendo um dos eixos de atuação para redução da sífilis. 19 Apenasmenos da metade das pessoas com HIV nos EUA são acompanhadas, ressaltando a importância de novas estratégias de reengajamento e retenção. 20No DF, em 2021, havia apenas 57.88% de cobertura da atenção primária.21Esse ser um dos fatores que podem estar contribuindo para a desigualdade de acesso.
Há persistência histórica de desigualdades na distribuição da infraestrutura adequada de UBS no Brasil, ressaltando a maior fragilidade no atendimento aos mais pobres e vulneráveis.16 O fortalecimento da atenção básica é o caminho para a melhora da qualidade dos serviços, promovendo a melhoria da acessibilidade, pois é um espaço onde se consegue abordar as questões de confidencialidade, privacidade e de estigma. O estigma e a rejeição da sociedade frequentemente resultam em comportamentos de recusa em procurar serviço de saúde, atrasando o diagnóstico, interferindo na notificação efetiva do parceiro e, consequentemente, impedindo o controle das epidemias de IST. 22No entanto, essa estratégia está sob risco com a desqualificação da Política Nacional de Atenção Primária à Saúde e o corte do financiamento da saúde, que vem acorrendo desde 2019.16
Estratégias precisam ser pensadas. O uso da telemedicina, que tem sido bastante incentivada, principalmente após a pandemia e demostra ser uma tecnologia de menor custo e boa aceitabilidade por parte dos pacientes. 23A adequação das estruturas físicas e de horários de atendimento, nas unidades básicas, que possam garantir o anonimato, com fluxo unidirecional de pacientes, assim como de atendimentos que não identifique o motivo das consultas, como: “dia da PrEP”, dia de atendimento à HIV positivos, incluindo a prestação conjunta de serviços não relacionados às ISTs. 20Além disso, os pacientes precisam ter a segurança, por parte dos profissionais de saúde que seus dados clínicos e de identificação também ficarão preservados.24
CONCLUSÃO
A oferta de serviços que ultrapassam os limites da atenção básicasem dúvidas contribui para o manejo das ISTs, no entanto não são capazes de prover a inclusão de toda a população alvo.A PrEP se consolida como um serviço de triagem, no entanto, o desafio do acesso e o manejo da compensação de risco desses usuários exigirão a implementação de soluções inovadoras. O CTA, por outro lado, proporciona, pela localização, maior acesso para os usuários que não tem vínculo com nenhuma instituição de saúde, mesmo garantindo um atendimento inicial, não garante tratamento e acompanhamento dos pacientes e seus parceiros, dificultando a quebra das cadeias de transmissão, campo este que a atenção primária já atua.
Portanto, os serviços de triagem de ISTs precisam ser estrategicamente pensados em termo de localização, expandindo-os para além dos grandes centros urbanos, onde hoje estão concentrados, para acompanhar o fenômeno de interiorização das ISTs, assim como investir na comunicaçãoentre os serviços de saúde, em especial, com a atenção primária,para dar acesso às populações vulneráveis, onde as taxas dessas doenças estão vertiginosamente aumentando.
Agradecimentos: Aos participantes da pesquisa e aos profissionais que atuam nos sítios de pesquisa. Apoio financeiro ou técnico:FAPEU - Fundação de Amparo à Pesquisa e Extensão Universitária,com número de processo 103/2019.Conflitos de Interesse: Não há conflito de interesse. Papel de cada autor: PM, NL e WA elaboraram o projeto de pesquisa. PM e NL coletaram os dados. PM e NL gerenciaram os dados. PM, NL e WA analisaram os dados. PM escreveu o manuscrito. PM, NL e WA revisaram criticamente e editaram o manuscrito. Todos os autores leram e forneceram feedback sobre os rascunhos do manuscrito e aprovaram o manuscrito final.
REFERÊNCIAS
- WHO. Global HIV Hepatitis and Sexually Transmitted Infections Programmes. Global progress report on HIV, viral hepatitis and sexually transmitted infections, 2021 [Internet]. Vol. 53, 2021. Disponível em: https://www.who.int/publications/i/item/9789240027077
- Zheng, Y. el. al. Global burden and trends of sexually transmitted infections from 1990 to 2019: an observational trend study. The Lancet. Infectious diseases, 22(4), 541–551. https://doi.org/10.1016/S1473-3099(21)00448-5
- Tsuboi M, et al. Prevalence of syphilis among men who have sex with men: a global systematic review and meta-analysis from 2000–20. Lancet Glob Heal. 2021;9(8):e1110–8. Disponível em: https://www.thelancet.com/journals/langlo/article/PIIS2214-109X(21)00221-7/fulltext
- Malekinejad, M. et. al. Risk of HIV Acquisition Among Men Who Have Sex With Men Infected With Bacterial Sexually Transmitted Infections: A Systematic Review and Meta-Analysis. Sexually transmitted diseases, 48(10), e138–e148. https://doi.org/10.1097/OLQ.0000000000001403
- Brasil. Ministério da Saúde. Diretrizes para organização do CTA no âmbito da prevenção combinada e nas Redes de Atenção à Saúde. Brasília. Ministério da Saúde [Internet]. 2017.Disponível em: http://files/1830/2017.
- Schaefer R, et al. Adoption of guidelines on and use of oral pre-exposure prophylaxis: a global summary and forecasting study. Lancet HIV. 2021;8(8):e502–10.
- Brasil. Ministério da Saúde. Secretaria de Vigilância em Saúde. Departamento de Vigilância, Prevenção e Controle das Infecções Sexualmente Transmissíveis, do HIV/Aids e das Hepatites Virais.Profilaxia pré-exposição (PrEP) de risco à infecção pelo HIV [Internet]. Brasília. Misnistério da Saúde. Disponível em: http://www.aids.gov.br/publicacao/2017/protocolo-clinico-e-diretrizes-terapeuticas-para-profilaxia-pre-exposicao-prep-de-ri
- Pereira CCDA, et al. Preferences for pre-exposure prophylaxis (PrEP) among men who have sex with men and transgender women at risk of HIV infection: A multicentre protocol for a discrete choice experiment in Brazil. BMJ Open. 2021;11(9):1–6.
- Ministério da Saúde.org [Internet]. Painel PrEP; 2022 [citado em 2012, 08 de setembro]. Disponível em: https://www.gov.br/aids/pt-br/assuntos/prevencao-combinada/prep-profilaxia-pre-exposicao/painel-prep.
- Torres TS. et al. Impact of COVID-19 Pandemic on Sexual Minority Populations in Brazil: An Analysis of Social/Racial Disparities in Maintaining Social Distancing and a Description of Sexual Behavior. AIDS Behav. 2021;25(1):73–84.
- VILLELA, LM. Percepções sobre o uso da profilaxia pré-exposição ao HIV (PrEP) e possível compensação de risco entre homens que fazem sexo com homens (HSH) e mulheres transexuais (TRANS) potencialmente elegíveis para o uso de PrEP no estudo PrEP Brasil. Rio de Janeiro, 2018. 62 f. Dissertação [Mestrado em Pesquisa Clínica em Doenças Infecciosas] – Instituto Nacional de Infectologia Evandro Chagas, Fundação Oswaldo Cruz.
- Traeger MW, et al. Effects of Pre-exposure Prophylaxis for the Prevention of Human Immunodeficiency Virus Infection on Sexual Risk Behavior in Men Who Have Sex with Men: A Systematic Review and Meta-analysis. Clin Infect Dis. 2018;67(5):676–86.
- Murchu E, et al. Oral pre-exposure prophylaxis (PrEP) to prevent HIV: a systematic review and meta-analysis of clinical effectiveness, safety, adherence and risk compensation in all populations. BMJ Open. 2022;12(5):e048478.
- Oliveira RCP de,et al. Avaliação do estigma relacionado ao uso de prep em homens que fazem sexo com homens (HSH) / Evaluation of the stigma related to the use of prep in men who have sex with men (MSM). Brazilian J Heal Rev. 2020;3(5):12924–34.
- Mir, J. F, et. al. Implementation models and access to HIV pre-exposure prophylaxis in Spain. Modelos de implementación y acceso a la profilaxis preexposición para el VIH en España. Enfermedades infecciosas y microbiologia clinica (English ed.), 38(5), 234–237. https://doi.org/10.1016/j.eimc.2019.05.004, 2020.
- SSaes M de O, Duro SMS, Gonçalves C de S, Tomasi E, Facchini LA. Assessment of the appropriate management of syphilis patients in primary health care in different regions of Brazil from 2012 to 2018.
- Ssekamatte T, et al. Barriers to access and utilisation of HIV/STIs prevention and care services among trans-women sex workers in the greater Kampala metropolitan area, Uganda. BMC Infect Dis. 2020;20(1):1–15.
- Ramos Jr. AN. Persistência da sífilis como desafio para a saúde pública no Brasil: o caminho é fortalecer o SUS, em defesa da democracia e da vida. Cad Saude Publica. 2022;38(5):1–6.
- Brasil. Ministério da Saúde. Secretaria de Vigilância em Saúde. Departamento de Doenças de Condições Crônicas e Infecções Sexualmente Transmissíveis. Agenda Estratégica para Redução da Sífilis no Brasil 2020-2021 [recurso eletrônico]. Brasília: Ministério da Saúde, 2021.
- Marellapudi A, et al. Understanding and addressing privacy and confidentiality concerns associated with the provision of mobile HIV care: a qualitative study. AIDS Care - Psychol Socio-Medical Asp AIDS/HIV. 2022;34(5):575–9.
- Ministério da Saúde.org [Internet]. Informação e Gestão da Atenção Básica ; 2022 [citado em 2012, 08 de setembro]. Disponível em:https://egestorab.saude.gov.br/paginas/acessoPublico/relatorios/relCoberturaA%20PSCadastro.xhtml
- Ministério da Saúde.org [Internet]. Informação e Gestão da Atenção Básica; 2022 [citado em 2012, 08 de setembro]. Disponível em:https://egestorab.saude.gov.br/paginas/acessoPublico/relatorios/relCoberturaA%20PSCadastro.xhtml
- Gras G. Use of telemedicine in the management of infectious diseases. Vol. 48, Medecine et Maladies Infectieuses. 2018. p. 231–7.
- Gamoudi D, et al. European guideline on the organization of a consultation for sexually transmitted infections. J Eur Acad Dermatology Venereol. 2019;33(8):1452–8.






