EFEITO DO CAPACETE ELMO COMO MEDIDA DE REDUÇÃO DE INTUBAÇÃO EM TEMPOS DE COVID 19
HELMET HELMET EFFECT AS INTUBATION REDUCTION MEASURE IN COVID TIMES 19
EFECTO DEL CASCO CASCO COMO MEDIDA PARA REDUCIR LA INTUBACIÓN EN TIEMPOS DE COVID 19
Arthur Jucá Moreira
Médico Intensivista. Mestrando do Programa de Pós-Graduaçãoem Gestão de Programas e Serviços de Saúde da Universidade CEUMA.
ORCID:0009-0000-5535-7064
Marcos Antonio Barbosa Pacheco
Médico. Mestre e Doutor em Políticas Públicas. Universidade Federal do Maranhão. São Luís – Maranhão.
ORCID:0000-0002-3566-5462
RESUMO
Objetivo: Avaliar os efeitos do capacete ELMO como medida de redução da necessidade de intubação em pacientes hospitalizados com COVID-19. Método: Trata-se de uma pesquisa de caráter prospectivo, quantitativo e descritivo com uma amostragem. A coleta de dados ocorreu entre maio e junho de 2021, com 28 pacientes com COVID-19 e divididos em dois grupos: Grupo Tratamento Convencional e Grupo Capacete ELMO cpap. Resultados: Quanto à intubação, 10 (30%) foram intubados após sessão ELMO cpap, o SOFA foi de 243 (7,4%), e 6 (18%) evoluíram à óbito. Para pacientes entubados, 46% foram evidenciados no GCE e 30% no GTC. Ainda, quanto ao desfecho 32% do GCE e 6% do GTC evoluíram para óbito. Conclusão: Diante deste contexto, constata-se que o Elmo Cpap não se mostrou vantajoso em relação ao tratamento convencional; e, o aumento das pequenas sessões de fisioterapia respiratória indica uma melhora na evolução clínica da doença.
DESCRITORES: Pneumonia; SARS-CoV-2; COVID-19; Dispositivos de proteção respiratória; Pressão positiva contínua nas vias aéreas; Ventilação não invasiva.
ABSTRACT
Objective: To evaluate the effects of the ELMO helmet as a measure to reduce the need for intubation in patients hospitalized with COVID-19. Method: This is a prospective, quantitative and descriptive study with a sample. Data collection took place between May and June 2021, with 28 patients with COVID-19 and divided into two groups: Conventional Treatment Group and Helmet ELMO cpap Group. Results: As for intubation, 10 (30%) were intubated after an ELMO cpap session, the SOFA was 243 (7.4%), and 6 (18%) died. For intubated patients, 46% were evidenced in the EHG and 30% in the CTG. Still, regarding the outcome, 32% of the EHG and 6% of the CTG evolved to death. Conclusion: Given this context, it appears that Elmo Cpap did not prove to be advantageous compared to conventional treatment; and, the increase in small sessions of respiratory physiotherapy indicates an improvement in the clinical evolution of the disease.
DESCRIPTORS: Pneumonia; SARS-CoV-2; COVID-19; Respiratory protection devices; Continuous positive airway pressure; Non-invasive ventilation.
RESUMEN
Objetivo: Evaluar los efectos del casco ELMO como medida para reducir la necesidad de intubación en pacientes hospitalizados con COVID-19. Método: Se trata de una investigación prospectiva, cuantitativa y descriptiva con una muestra. La recogida de datos se realizó entre mayo y junio de 2021, con 28 pacientes con COVID-19 y divididos en dos grupos: Grupo Tratamiento Convencional y Grupo Casco ELMO cpap. Resultados: En cuanto a la intubación, 10 (30%) fueron intubados después de la sesión de ELMO cpap, el SOFA fue de 243 (7,4%), y 6 (18%) evolucionaron a muerte. En el caso de los pacientes intubados, el 46% se evidenció en el GCE y el 30% en el GTC. Asimismo, respecto al desenlace el 32% de los GCE y el 6% de los GTC evolucionaron a muerte. Conclusión: En este contexto, se constató que Elmo Cpap no fue ventajoso sobre el tratamiento convencional; y, el aumento de pequeñas sesiones de fisioterapia respiratoria indica una mejoría en la evolución clínica de la enfermedad.
DESCRIPTORES: Neumonía; SARS-CoV-2; COVID-19; Dispositivos de protección respiratoria; Presión positiva continua en la vía aérea; Ventilación no invasiva.
RECEBIDO : 25/02/2023
APROVADO : 27/03/2023
INTRODUÇÃO
O uso da ventilação não invasiva (VMNI) de forma precoce em pacientes com infecção viral vem ganhando importância no tratamento da síndrome respiratória aguda grave, resultando em maior taxa de sucesso, redução nas taxas de mortalidade, intubação endotraqueal, bem como de complicações relacionadas em pacientes com infecção respiratória aguda1,2.
O que determina o sucesso da ventilação mecânica não invasiva (VMNI) é a seleção da interface, pois existe uma variedade de interfaces disponíveis (nasais, faciais, oronasais, faciais totais, almofadas nasais e helmet)3. A abordagem de características e desempenhos das diferentes interfaces auxilia na seleção mais adequada para o paciente, aumentando a probabilidade de sucesso da VMNI4.
A interface facial total e a helmet têm como vantagens a diminuição de saída de ar e a possibilidade de se usarem valores maiores para as pressões inspiratórias, uma vez que existe uma maior área de contato entre esta interface e a face do paciente. Além disso, as interfaces diminuem o risco de lesões cutâneas, o que as tornam mais confortáveis5.
O helmet é a interface que pode auxiliar na melhoria do conforto durante a ventilação não invasiva (VNI), a estratégia elimina a necessidade de vedação ao redor do nariz e boca. Em estudos prospectivos não randomizados comparando o uso de interface helmet e a máscara facial observou-se uma redução da taxa de intubação relacionada à intolerância, permitindo a entrega contínua de VNI por períodos mais longos6.
O Brasil passa por dificuldades, falta de ventilador mecânico, e diante disso, imaginava-se que haveria uma insuficiências dessas máquinas para tratar os pacientes como estava ocorrendo em outros países, como Itália por exemplo. No estado do Maranhão, se anunciava o colapso das Unidades de Terapia Intensiva (UTI), sendo este cenário também em todo território brasileiro. Esta preocupação justifica assim a pesquisa por ser médico intensivista junto com os hospitais de pesquisa para achar soluções e validar as diversas alternativas sugeridas e usadas das mais diversas formas.
No Brasil, a ideia foi apresentada pelo superintendente da ESP/CE, Dr. Marcelo Alcântara, denominado como ELMO, que vem com a promessa para desafogar as UTIs, que já estão saturadas de pacientes com COVID-19. E pensando nessa possibilidade, ressalta-se em utilizar o ELMO em 13 pacientes com COVID-19 que foram aleatoriamente designados para a VNI aplicada através de um capacete ELMO versus protocolo padrão de outros dispositivos (cateter de O2, cânula de alto fluxo, máscara facial), ou não uso de acordo com protocolos do corpo clínico.
A pesquisa atual foi precedida por estudo realizados por Holanda (2021), onde afirma que o capacete é concebido como algo não invasivo, que pode prevenir a intubação em até 60% dos pacientes, oferecendo menor risco de dispersão viral, pois o capacete veda 100% ao redor da face do paciente, o qual ele pode tossir dentro, sem liberar partículas viral para o meio ambiente, permitindo a pressão positiva, e sem necessidade e energia elétrica. O autor supracitado afirma que devido a demanda de pacientes em UTI’s, o dispositivo pode ser aplicado também em apartamentos ou enfermarias.
Diante deste contexto, questiona-se: Quais as melhores evidências e recomendações para o uso do ELMO na redução de intubação em pacientes com Covid 19?
O custo e a logística de aquisição de equipamentos de ventilação mecânica pode acabar sendo empecilho na gestão de serviços de urgência em saúde, e consequentemente inviabilizando sua prática em sistemas de saúde inseridos desprovido de recursos financeiros de urgência, o que estimula a necessidade de alternativas mais viáveis de ventilação não invasiva com ELMOentre pacientes com IRA.
O objetivo da pesquisa surgiu com intuito em avaliar os efeitos do capacete ELMO como medida de redução da necessidade de intubação em pacientes hospitalizados com COVID-19.
MÉTODOS
A pesquisa foi de caráter prospectivo, quantitativo e descritivo com uma amostragem intencional. Este procedimento de pesquisa tem a finalidade em buscar frequência, distinção, relação e associação entre variáveis, registrar experiências, observações, eventos não usuais. Realizada em pacientes sob tratamento em Unidade de referência para tratamento de COVID-19.
A pesquisa foi conduzida em um centro de assistência em saúde, o Hospital das Clínicas Integradas (HCI), localizado na cidade de São Luís, Maranhão, referenciado pelo Governo do Estado do Maranhão no primeiro semestre de 2020 para assistência exclusiva de pacientes com Coronavírus (COVID-19 e SARS-CoV-2) e síndromes respiratórias agudas.
De forma acompanhada foram incluídos 61 pacientes com Covid 19, independentemente da idade ou gênero. Os registros de pacientes serão adquiridos em um único centro de tratamento, sendo localizado no Estado do Maranhão. Foi dividido em dois grupos de comparação. O primeiro grupo foi de 33 pacientes aleatório para grupo sem intervenção com uso do ELMO, e uso de protocolo padrão da instituição, e uso de cateter nasal, máscara, a tentativa de VNI com outros diapositivos como máscaras oro-nasal, e o segundo grupo com 28 pacientes que fez uso de ELMO, para verificar taxa de intubação traqueal, e melhora dos parâmetros gasométricos, lactato, e mortalidade hospitalar.
Para o critério de inclusão, fez parte: Paciente alerta, cooperativo; Uso de oxigenoterapia com cateter nasal de oxigênio ≥ 4L/min ou máscara com reservatório ≥ 8 L/min mantendo SpO2> 92%; apresentando f> 25mpm; Parâmetros gasométricos (pré-ELMOcpap) pH> 7,35, PaO2>70 mmHg, PaO2/ FIO2<250 e Radiografia ou TC de tórax com capacidade parenquimatosas bilaterais nas últimas 24 horas. As variáveis que foram avaliadas foram: idade, sexo, grau de comprometimento no exame de imagem de tórax (tomografia de tórax), teste de PCR (COVID -19) positivo, gasometria arterial (solicitado quando há problemas respiratórios).
Quanto a exclusão, utilizou-se as recomendações orientadas por Schettino et al.9, que apontou as seguintes contraindicações para o uso da ventilação não invasiva com pressão positiva, tais quais: diminuição da consciência, sonolência, agitação, confusão ou recusa do paciente; instabilidade hemodinâmica com necessidade de medicamento vasopressor, choque (pressão arterial sistólica < 90 mmHg), arritmias complexas; obstrução de via aérea superior ou trauma de face; tosse ineficaz ou incapacidade de deglutição; distensão abdominal, náuseas ou vômitos; sangramento digestivo alto; infarto agudo do miocárdio; pós-operatório recente de cirurgia de face, via aérea superior ou esôfago; uso de ventilação não invasiva (VNI) que é controverso; pós-operatório de cirurgia gástrica, e, gravidez.
Dentre os desfechos primários que foram avaliados, encontra-se: mortalidade hospitalar, taxa de intubação e complicações. Os desfechos secundários incluiram: necessidade de ventilação mecânica invasiva (VMI), tempo de VMI, necessidade de unidade de terapia intensiva (UTI), tempo de permanência na UTI, trocas gasosas sanguíneas arteriais [pH, razão entre pressão parcial de oxigênio arterial e oxigênio inspirado fracionário (PaO2 / FiO2) e pressão parcial de dióxido de carbono sangue (PaCO2)], frequência respiratória e demais sinais vitais (frequência cardíaca, pressão arterial entre outras), uso de drogas vasopressoras, escala SOFA ou equivalente (PATEL et al., 2016; GÜRBÜZ et al., 2015).
Houve dois grupos: Grupo Tratamento convencional (GTC) – pacientes que receberam tratamento conforme protocolo pré-estabelecido pela Secretaria de Estado da Saúde (SES) do governo do Estado do Maranhão e Grupo Capacete ELMOcpap (GCE), que inclui: acoplamento de capacete de baixo custo e associação de ventilação não invasiva com máscara de oxigênio orofacial no paciente. Os dados dos pacientes serão pareados em intervalo de tempo seriados iguais de acordo com as verificações mais frequentes nos prontuários da internação até a alta10.
Esses pacientes foram convidados a participar da pesquisa, onde foram informados e orientados sobre o dispositivo que fariam o uso. Todas as dúvidas foram tiradas quanto a intervenção proposta. Após todos as informações, a intervenção só iniciou após total compreensão do paciente sobre o protocolo e assinatura do Termo de Consentimento Livre e Esclarecido (TCLE).
Após a inclusão, iniciou-se a fase de preparo com o posicionamento do paciente no leito em posição de Fowler, semissentado a 45º e orientado a retirar qualquer acessório e próteses dentárias, colocar touca e protetor auricular antes da colocação do ELMOcpap. Foi instalado um monitor multiparamétrico para monitoração contínua das variáveis cardiorrespiratórias: saturação periférica de oxigênio (SpO2), frequência cardíaca (FC), pressão arterial sistólica (PAS), pressão arterial diastólica (PAD), pressão arterial média (PAM). A reinalação de gás carbônico foi avaliada na primeira aplicação do ELMOcpap por capnografia com medida da pressão inspirada de dióxido de carbono (CO2) para titular o fluxo total de gases e evitar riscos de reinalação de CO2.
O ELMOcpap foi acomodado no paciente por profissionais previamente treinados. O nível de CPAP foi ajustado por uma válvula de PEEP do tipo springload em 8cm H2O inicialmente, com aumento de 2cm H2O a cada 2 minutos de acordo com a necessidade do paciente, não ultrapassando 12cm H2O para que fosse evitado efeitos adversos12. Para a mensuração da CPAP foi adaptado um cuffômetro analógico conectado ao adaptador próximo ao filtro HEPA na saída de ar.
A oferta de fluxo total de oxigênio (O2) e ar comprimido foi acomodada para fornecer 60L/min inicialmente13,14 e uma FIO2 inicial titulada para uma meta de SpO2>94% calculada pela fórmula15.
FIO2=(Fluxo de AC x 0,21+Fluxo de 02 x 1,00)/(Fluxo total x 100)
A aplicação ocorreu 1 vezes ao dia com o tempo total tolerado pelo paciente, até o sucesso ou falha da terapia.
Foram coletadas por um único colaborador, devidamente treinado, as características clínicas e demográficas dos pacientes: idade, sexo, SequentialOrganFailure Assessment (SOFA) – considerado padrão ouro no diagnóstico da sepse, e não deve ser usado para manejo do paciente, análise de gasometria após admissão hospitalar. Para os pacientes que fizeram parte do Grupo Capacete ELMOcpap, utilizou-se total de sessões, duração de estadia hospitalar, intubação orotraqueal após sessão ELMO efeitos adversos e resultado do uso do ELMOcpap. Os seguintes desfechos foram descritos: uso de ventilação mecânica invasiva, alta ou óbito.
A tabulação e análise estatística dos dados foi confeccionada programa Excel 2010. Para tanto, os resultados foram apresentados sob a forma de gráficos e tabelas, analisados descritivamente por meio de média, desvio padrão e mediana, estatisticamente significativas foram consideradas quando alfa for inferior a 5%. O Teste de normalidade foi procedido por Shapiro-Wilk e Kolmogorov-Smirnov, já comparações ao longo do seguimento por teste e student ou seu correspondente não paramétrico (Mann-Whitney), e demais comparações por Wilcoxon, ANOVA (ou seu correspondente não paramétrico: Kruskal-Wallis).
O estudo foi aprovado pela Comissão Nacional de Ética em Pesquisa (CONEP) e está de acordo com a resolução 466/2012 do Conselho Nacional de Saúde (CNS)16. Todos os pacientes assinaram o Termo de Consentimento Livre e Esclarecido (TCLE) para participarem do estudo, tendo o direito ao anonimato, sigilo e confidencialidade das informações obtidas, bem como a liberdade de recusarem-se a participar das atividades e questões propostas.
RESULTADOS
Para avaliar os pacientes, foi necessário a realização de um panorama, onde ao iniciar as visitas aos pacientes, eram observados a beira leito, antes de incluir os pacientes para a pesquisa. Desses foram constatados 61 pacientes com diagnósticos com COVID-19, moderado a grave, que preencheram os critérios de elegibilidade, sendo que 33 não fizeram uso do ELMOcpap e 28 pacientes foram submetidos ao protocolo e aplicação do ELMOcpap.
As características demográficas e clínicas são mostradas na Tabela 1, 36% dos participantes do Grupo Capacete ELMOcpap (GCE) eram idosos, sendo que dois participantes desse mesmo grupo tinham 106 e 108 anos, 64% eram homens e 50% entre 11 e 30 dias de internação. No Grupo Tratamento Convencional (GTC), houve valores semelhantes de 24% para as idades 40 a 49 anos e 60 a 69 anos, consecutivamente, as mulheres prevaleceram nesse gruo com 52% e 48% entre 11 a 30 dias de internação.
Tabela 1. Características demográficas e clínicas dos pacientes
|
GCE |
GTC |
|||
|
n° |
p |
n° |
p |
|
|
Idade |
||||
|
20 a 59 anos |
11 |
39,29% |
20 |
60,61% |
|
> 60 anos |
17 |
60,71% |
13 |
39,39% |
|
|
|
|||
|
Sexo |
||||
|
Feminino |
10 |
35,71% |
17 |
51,52% |
|
Masculino |
18 |
64,29% |
16 |
48,48% |
|
Dias de internação |
||||
|
<5 dias |
3 |
11% |
1 |
3% |
|
5 a 10 dias |
8 |
29% |
13 |
39% |
|
11 a 30 dias |
14 |
50% |
16 |
48% |
|
> 30 dias |
3 |
11% |
3 |
9% |
|
Σ |
28 |
100% |
33 |
100% |
Fonte: autoria própria, 2022.
No tocante ao desfecho, para melhor compreensão do que se apresenta nos cálculos, percebe-se que o ELMO não foi eficaz em relação a mortalidade em relação ao GCE (33%) quanto aos pacientes não tratados com capacete ELMO (18%), em UTI e/ou serem posto em ventilação mecânica.
A gravidade na admissão foi determinada pela pontuação obtida no SOFA (Sequencial OrganFaiture Assessment), que é um parâmetro de medida para analisar as condições de saúde de pacientes, gravemente enfermos, incluindo suas chances de sobrevivência. O Gráfico 1, mostra a pontuação obtida no SOFA entre grave (22 [43%] do GCE e 29 [57%] do GTC) e gravíssimo (6 [60%] do GCE e 4 [40%] do GTC), sendo que 04 pacientes do GCE evoluíram à óbito (demonstrado no Gráfico 1).
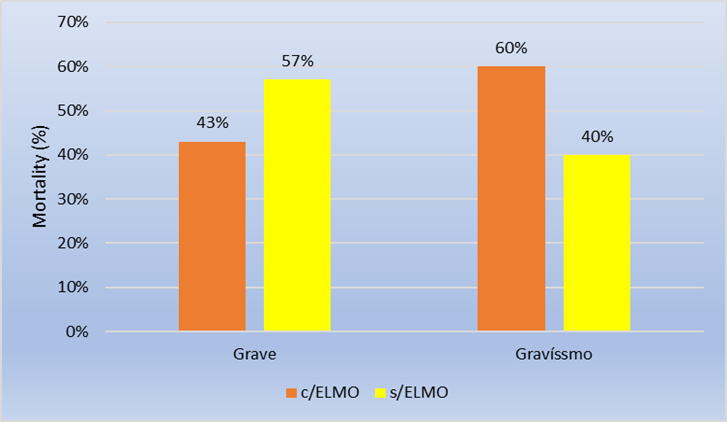
Gráfico 1. Demonstração da pontuação obtida no SOFA
Fonte: autoria própria, 2022.
Quanto a pontuação obtida do PaO2/FIO2, foi evidenciado que 13 (46%) dos pacientes participantes do GCE foram pontuados como grave ≤ 100 mmHg (demonstrado no gráfico 2).
Os valores absolutos dos parâmetros PaO2/FIO2 são mostrados no Gráfico 2.
Gráfico 2. Parâmetros da pontuação obtida no PaO2/FIO2
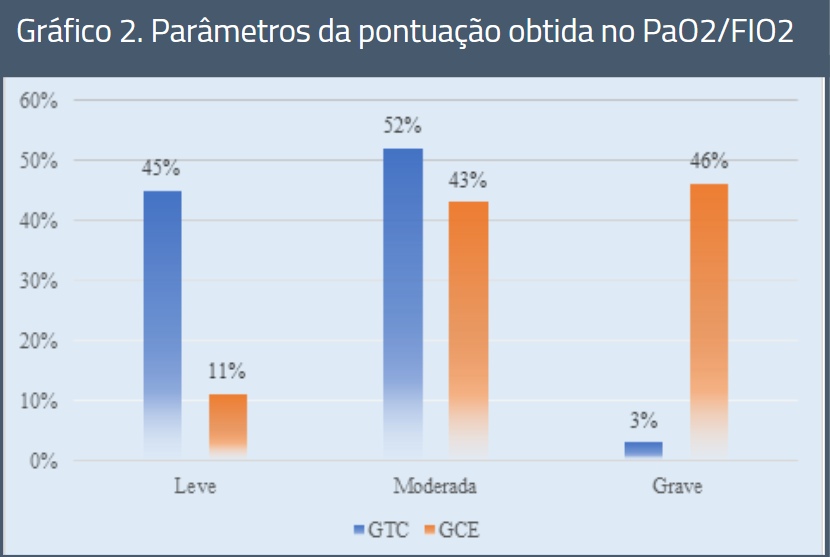
Fonte: autoria própria, 2022.
Quanto aos parâmetros da gasometria arterial e parâmetros cardiorrespiratórios, foi dividido dois grupos do GCE, pacientes de numerações pares e pacientes de numerações ímpares, durante a primeira hora de uma sessão de ELMOcpap. Foram excluídos os pacientes 8 e 13, por não constarem os parâmetros, levando às retiradas para essa análise.
O resultado da média dos exames de gasometria, conforme Tabela 2, mostrou aumento no PO2 em 1 hora (139,95) após a sessão com diminuição após 6-12h (113,01).
Tabela 2. Parâmetros da gasometria arterial antes da primeira sessão de ELMOcpap, 1 horas após e 6-12h em pacientes individuais (P1-P28). *p<0,05
|
Características |
Antes |
1h após |
6-12h após |
|
pH |
7,44 |
7,43 |
7,41 |
|
PaCO2 |
34,35 |
34,91 |
34,4 |
|
PO2 |
88,75 |
139,95 |
113,01 |
|
HCO2 |
26,39 |
24,59 |
23,4 |
|
Lactato |
1,56 |
1,42 |
1,18 |
Fonte: autoria própria, 2022.
Os efeitos adversos observados com o GCE foram pontuados em duração de estadia hospitalar, 11 (39%) fiaram internados entre 1 a 5 dias. Quanto a intubação, 13 (46%) foram intubados após sessão ELMOcpap, o SOFA foi de 229 (8,2%), e 9 (32%) evoluíram à óbito. No GTC foram pontuados em duração de estadia hospitalar, 21 (64%) fiaram internados entre 6 a 14 dias. Quanto a intubação, 10 (30%) foram intubados após sessão ELMOcpap, o SOFA foi de 243 (7,4%), e 6 (18%) evoluíram à óbito (Tabela 3).
Tabela 3. Fatores associados a resposta de uso de ELMOcpap e do grupo Tratamento Convencional
|
Características |
GCE |
GTC |
||||||||||||
|
|
|
|
||||||||||||
|
Duração de estadia hospitalar |
|
|
|
|||||||||||
|
1-5 dias |
11 |
39% |
2 |
6% |
|
|||||||||
|
6-14 dias |
10 |
36% |
21 |
64% |
|
|||||||||
|
15-30 dias |
4 |
14% |
8 |
24% |
|
|||||||||
|
>30 dias |
3 |
11% |
2 |
6% |
|
|||||||||
|
Intubação orotraqueal após sessão ELMO cpap |
|
|
|
|||||||||||
|
Sim |
13 |
46% |
10 |
30% |
|
|||||||||
|
Não |
15 |
54% |
23 |
70% |
|
|||||||||
|
SOFA |
229 |
8,2% |
243 |
7,4% |
|
|||||||||
|
Desfecho |
|
|
|
|||||||||||
|
Alta |
19 |
68% |
27 |
82% |
|
|||||||||
|
Óbito |
9 |
32% |
6 |
18% |
|
|||||||||
|
Σ |
28 |
100% |
33 |
100% |
|
|||||||||
Fonte: autoria própria, 2022.
DISCUSSÃO
No atual estudo foi observado 61 pacientes, denominados GCE e GTC que mostrou o uso do ELMO, dispositivo do tipo capacete, capaz de oferecer CPAP, através de fluxo contínuo de oxigênio e ar comprimido para pacientes com insuficiência respiratória por COVID-19 que necessitaram de suplementação de O2. Os grupos populacionais que são mais afetados pela Covid-19 estão na faixa etária de 60 anos ou mais e indivíduos com diagnóstico de doenças crônicas17.
Pesquisa realizada por Porto18evidencia que as taxas de mortalidade aumentam gradativamente, de acordo com a idade, ou seja, pessoas com 40 anos. A taxa no Brasil é de 0,4%; 50 anos é de 1,3%; 60 anos é de 3,6%; 70 anos, a taxa sobe para 8%, e, com mais de 80 anos, sobe para 14,8%18. Os dados da China indicam que adultos mais velhos, individualmente os com sérias condições de saúde subjacentes, têm maior risco de morte por Covid-1919. Embora a maioria dos casos de Covid-19 relatados na China tenha sido leve (81%), aproximadamente 80% das mortes ocorreram entre adultos com idade ≥60 anos; apenas uma (0,1%) morte ocorreu em uma pessoa com idade ≤19 anos20. Isso acontece devido a condições subjacentes, como hipertensão, diabetes, doenças cardiovasculares e respiratórias crônicas e câncer21.
A precisão discriminante do escore SOFA para previsão de mortalidade em pacientes antes da intubação para pneumonia COVID-19 era pobre e significativamente inferior ao simples uso da idade. Esta descoberta tem várias explicações potenciais23. O escore SOFA foi projetado para pacientes com sepse e apenas 3 dos 6 substitutos igualmente ponderados do sistema orgânico (respiratório, renal e hepatobiliar) estão associados à mortalidade na COVID-1924, 25,26. Na atual pesquisa, 10 pacientes do GTC e 13 do GCE tiveram insuficiência respiratória que exigiu ventilação mecânica, que é a principal causa de morte em pacientes com COVID-19.
A taxa de sucesso descrita na atual pesquisa corrobora com a pesquisa de Tomaz27, entretanto houve melhora significante a oxigenação após sessões de ELMOcpap de 30-60 min, enquanto na pesquisa atual foi de observado somente após 6-12h.Em outro estudo de coorte observacional retrospectivo28 que envolveu 306 pacientes o qual mostrou que o tratamento com CPAP de 10 cmH2O com capacete foi bem-sucedido em 69% dos casos, sendo seu uso viável por vários dias fora da UTI. Foi evidenciado em um estudo29 que o ELMOcpap teve falhas em pacientes com Insuficiência respiratória hipoxêmica moderada a grave causada por pneumonia por COVID-19. Os autores relataram que 55,4% dos pacientes que evitaram a intubação e foram então desmamados com sucesso da CPAP para a oxigenoterapia29.
Um ensaio clínico randomizado30 que incluiu pacientes com COVID-19 e IRA de moderada a grave (PaO2/FIO2 < 200 mmHg) mostrou que o tratamento com VNI com ELMOcpap, quando comparado com high-flow nasal oxygen (HFNO, terapia nasal de alto fluxo), melhorou a oxigenação, reduziu a dispneia, reduziu a taxa de intubação endotraqueal (OR = 0,41; IC95%: 0,18-0,89; p = 0,03), e aumentou gradativamente o número de dias livres de VNI em 28 dias: mediana = 28 dias (IIQ: 13-28 dias) vs. 25 dias (IIQ: 4-28 dias); p = 0,04. Apesar desses melhores resultados, ainda assim, a VNI com ELMOcpap não reduziu a mortalidade em UTI ou a mortalidade hospitalar quando comparada com HFNO31.
Estudos revelaram que o efeito da CPAP no recrutamento de alvéolos edemaciados e/ou colapsados são demonstrados com melhora imediata da relação ventilação/perfusão (V/Q)32,33. Além disso, pode-se verificar que houve redução da frequência respiratória, levando à redução do desconforto respiratório e a uma melhora da performance respiratória conforme o índice ROX ([SpO2/FIO2]/frequência respiratória). Estudos demonstraram que valores de frequência respiratória abaixo de 24 irpm em poucas horas com ELMOcpap foram associados à maior eficácia na resolução da insuficiência respiratória hipoxêmica34.
Diante do que foi vivenciado na prática, os pacientes que procuravam assistência tardiamente não conseguiram evitar a intubação orotraqueal (IOT), mesmo com a aplicação do capacete ELMOcpap. Evidencia-se que pacientes com insuficiência respiratória hipoxêmica decorrente de complicações da COVID-19 tem um processo fisiopatológico semelhante à Síndrome do Desconforto Respiratório Agudo (SDRA), caracterizado pelo estágio mais grave da doença, em que muitos indivíduos necessitam do uso de suporte ventilatório invasivo35.
LIMITAÇÃO
Inicialmente, a equipe ELMO composta por médicos, enfermeiros e fisioterapeutas selecionaram 28 pacientes, que preencheram um checklist de inclusão. Ressalta-se que mesmo antes da pandemia, se preconiza pelas norma técnica de UTI, 01 (um) fisioterapeuta para cada 10 leitos, o que em um panorama pré-pandemia, era razoável pois existiam em média 2 pacientes com pulmões gravemente comprometidos, em uma UTI mista (pós-operatório, infartos, traumas, etc). Na pandemia, no entanto, esse número de pacientes subiu para 10. Ou seja, todos os leitos da UTIs estavam praticamente ocupados com pacientes com pulmão gravemente comprometidos. Diante deste fato, as sessões com fisioterapeutas ficaram insuficientes11.
A relação entre o número de fisioterapeutas e a quantidade de leitos impacta significativamente nos resultados de uma pesquisa como esta. Lembrando que as rotinas dos trabalhos das UTIs com relação a reabilitação não foram alteradas em relação as UTIs gerais. Ou seja, se não houver fisioterapia condizente com os quadros dos pacientes com comprometimento agudo do pulmão, a tendência ao desfecho clínico é a piora ou óbito do paciente, o que comprova que tão importante quanto a ventilação é a reabilitação.
CONCLUSÃO
Os resultados deste estudo foram fundamentados em 61 pacientes com diagnóstico de COVID-19, para avaliar seu impacto do uso do capacete ELMO em desfechos proeminentes, como tempo de internação hospitalar e taxas de intubação.
Foram 28 pacientes que fizeram uso do ELMOcpap, houve melhora dos parâmetros de oxigenação sem, no entanto, mostrar vantagens em relação ao tratamento convencional. Foi evidenciado a importância do monitoramento e reabilitação respiratória rigorosos.
O que parece ter favorecido os pacientes foi o monitoramento com fisioterapia respiratória, procedimento este muito prejudicado por não ter havido reforma das equipes de saúde diante do novo quadro de composição das UTIS. Ou seja, esta questão de não ter informação sobre as composição das equipes das UTIs, pode comprometer várias pesquisas.
REFERÊNCIAS
1 Borges, Daniel Lago, et al. "Posição prona no tratamento da insuficiência respiratória aguda na COVID-19." Assobrafir Ciência 11.Suplemento 1 (2020): 111-120.
2 Barauna, Luiz Henrique, and Fleury Ferreira Neto. "Uso da ventilação não invasiva na SDRA e pneumonia secundária a H1N1: revisão sistemática." Revista Pesquisa em Fisioterapia 9.3 (2019): 396-408.
3 Ferreira, Susana, et al. "Ventilação não invasiva." Revista Portuguesa de Pneumologia 15.4 (2009): 655-667.
4 Pinto, Ana Rita, et al. "Ventilação mecânica não invasiva e a severidade na disfunção temporomandibular em portadores de doença pulmonar obstrutiva crónica." Saúde & Tecnologia 21 (2019): 45-50.
5 Grinnan, Dc; Truwit, Jd. Clinical review: respiratory mechanics in spontaneous and assisted ventilation. Crit Care;9(5):472-84, 2005.
6 Klauer, Nr et al. Modeling Risk of ICU-Acquired Weakness in ARDS in a Randomized Clinical Trial of Helmet Ventilation. In: B104. Critical care: catch-22-beyond the ventilator: the challenges of delirium, icu-acquired weakness, and rehabilitation. American Thoracic Society, 2019.
7 Alencar, Airlane. Tipos de estudo e introdução à análise estatística. Instituto de, 2012.
8 Marconi, Marina de Andrade, and Eva Maria LAKATOS. "Metodologia de pesquisa." São Paulo: Atlas (2004).
9 Schettino, Guilherme PP, et al. "Ventilação mecânica não-invasiva com pressão positiva." Revista Brasileira de Terapia Intensiva 19.2 (2007): 245-257.
10 Gürbüz, ÖÇ et al. Comparison of helmet and facial mask during noninvasive ventilation in patients with acute exacerbation of chronic obstructive pulmonary disease: a randomized controlled study. Turk J Med Sci;45:600–6, 2015.
11 ANVISA. Agência Nacional. Novas Técnicas GVIMS/GGTES/ANVISA n° 04/2021. Orientações para serviços de saúde: medidas de prevenção e controle que devem ser adotadas durante a assistência aos casos suspeitos ou confirmados de infecção pelo novo coronavírus (SARS-CoV-2). Atualizada em 25/02/2021
12 Sinderby, Christer, et al. "An automated and standardized neural index to quantify patient-ventilator interaction." CriticalCare 17.5 (2013): 1-9.
13 LUCCHINI, Alberto et al. O “pacote de capacete” em pacientes com COVID-19 em ventilação não invasiva. Enfermagem em cuidados intensivos e críticos , 58:102859, 2020.
14 Holanda, Marcelo Alcantara. "UMA BRISA NO ELMO, UM SOPRO DE VIDA NA COVID-19." Cadernos ESP-Revista Científica da Escola de Saúde Pública do Ceará 15.2 (2021): 8-10.
15 Chang, Yao-Jen, Shu-Fang Chen, and Jun-Da Huang. "A Kinect-based system for physical rehabilitation: A pilot study for young adults with motor disabilities." Research in developmentaldisabilities 32.6 (2011): 2566-2570.
16 BRASIL, Ministério da Saúde, Conselho Nacional de Saúde. Resolução Nº 466, de 12 de Dezembro de 2012. Regulamenta diretrizes e normas regulamentadoras de pesquisas envolvendo seres humanos. Disponível em: http://www.ifpb.edu.br/reitoria/pro-reitorias/prpipg/comite-de-etica-em-pesquisa/documentos_cep/Resolucao%20no%20466-%20de%2012%20de%20dezembro%20de%202012.pdf/view. Acesso em Acesso em: 06 de abril de 2020.
17 Thomas, Sara, Celeste Alexander, and Bridget A. Cassady. "Nutrition risk prevalence and nutrition care recommendations for hospitalized and critically-ill patients with COVID-19." Clinical Nutrition ESPEN 44 (2021): 38-49.
18 Porto, Elias Ferreira, et al. "Mortalidade por Covid-19 no Brasil: perfil sociodemográfico das primeiras semanas." Research, Society and Development 10.1 (2021).
19 do Egypto Teixeira, Camila Melo, et al. "Análise comparativa das pandemias COVID-19 e H1N1." Brazilian Journal of Health Review 3.2 (2020): 3591-3595.
20 Zheng, Ying-Ying, et al. "COVID-19 and the cardiovascular system." Nature reviews cardiology 17.5 (2020): 259-260.
21 Centers for Disease Control and Prevention (CDC). (2020). Severe Outcomes Among Patients with Coronavirus Disease 2019 (COVID-19)-United States, 2020. Morbidity and Mortality Weekly Report (MMWR), 69(12), 343-346. https://www.cdc.gov/mmwr/volumes/69/wr/mm6912e2.htm. Acessoem: 18 de abril de 2022.
22 Martindale, Robert, et ai. "Terapia nutricional em pacientes criticamente doentes com doença de coronavírus 2019." Jornal de nutrição parenteral e enteral 44.7 (2020): 1174-1184.
23 Gupta, Shruti, et al. "Factors associated with death in critically ill patients with coronavirus disease 2019 in the US." JAMA internal medicine 180.11 (2020): 1436-1447.
24 Raith, Eamon P., et al. " Prognostic accuracy of the SOFA score, SIRS criteria, and qSOFA score for in-hospital mortality among adults with suspected infection admitted to the intensive care unit." Jama 317.3 (2017): 290-300.
25 Kovach, Christopher P., et al. "Comparative prognostic accuracy of sepsis scores for hospital mortality in adults with suspected infection in non-ICU and ICU at an academic public hospital." PloS one 14.9 (2019): e0222563.
26 Raschke, Robert A., et al. "Discriminant accuracy of the SOFA score for determining the probable mortality of patients with COVID-19 pneumonia requiring mechanical ventilation." Jama 325.14 (2021): 1469-1470.
27 Tomaz, Betina Santos, et al. "ELMO, uma nova interface do tipo capacete para CPAP no tratamento da insuficiência respiratória aguda hipoxêmica por COVID-19 fora da UTI: estudo de viabilidade." (2022): e20210349-e20210349.
28 Coppadoro, Andrea, et al. "Helmet CPAP to treat hypoxic pneumonia outside the ICU: an observational study during the COVID-19 outbreak." Critical Care 25.1 (2021): 1-10.
29 Aliberti, Stefano, et al. "Helmet CPAP treatment in patients with COVID-19 pneumonia: a multicentre cohort study." European Respiratory Journal 56.4 (2020).
30 Grieco, Domenico Luca, et al. "Effect of helmet noninvasive ventilation vs high-flow nasal oxygen on days free of respiratory support in patients with COVID-19 and moderate to severe hypoxemic respiratory failure: the HENIVOT randomized clinical trial." Jama 325.17 (2021): 1731-1743.
31 Valle, Bruno. "ELMO: uma interface inovadora para ventilação não invasiva." J Bras Pneumol 48.1 (2022): e20220005.
32 Li, Jinkui, et al. "Chest CT findings in patients with coronavirus disease 2019 (COVID-19): a comprehensive review." Diagnostic and Interventional Radiology 27.5 (2021): 621.
33 Cosentini, Roberto, et al. "Helmet continuous positive airway pressure vs oxygen therapy to improve oxygenation in community-acquired pneumonia: a randomized, controlled trial." Chest 138.1 (2010): 114-120.
34 Guo, Wei, et al. "A survey for COVID-19 among HIV/AIDS patients in two districts of Wuhan, China." AIDS Patients in Two Districts of Wuhan, China (3/4/2020) (2020).
35 Marques, Emanuela, Pereira Sales, and Janille Karem Moura. "FISIOTERAPIA, FUNCIONALIDADE E COVID-19: REVISÃO INTEGRATIVA."






